Členkový kĺb
Členkový kĺb /articulatio talocruralis/ je zložený kladkový kĺb. Jeho skelet tvoria koncové časti kostí predkolenia – ihlice a píšťaly, ktoré sú navzájom spojené väzom – syndezmózou a vytvárajú vidlicu, ktorá nasadá na členkovú kosť /talus/. Stabilita členkového kĺbu je zabezpečená väzivovým aparátom do ktorého okrem spomínanej syndezmózy patrí kĺbové puzdro a postranné, teda vonkajšie a vnútorné väzy.
Najčastejšie príčiny ťažkostí s členkovým kĺbom
Členkový kĺb je štatisticky najčastejšie poraneným kĺbom ľudského tela. Nestabilita členka , chronická bolesť spojená s obmedzením hybnosti – impingement môžu vznikať z rôznych príčin
1. Úrazy - medzi najčastejšie úrazy členka patria podvrtnutia – distorzie a to nie len pri športe ale veľmi často pri bežnej chôdzi. S týmto typom úrazu sa stretávame u športovcov či už príležitostných alebo vrcholových
2. Degeneratívne zmeny – vznikajú v dôsledku poškodenia chrupavky spojenej s chronickým zápalom ako následok preťažovania kĺbu – náchylní sú jedinci s nadváhou alebo pri nedoliečení a bagatelizovaní podvrtnutí a s tým súvisiacou nestabilitou
3. Vrodené zmeny – do tejto skupiny patria pacienti trpiaci tzv. hypermobilitou – voľnosťou kĺbu. V ich prípade je nestabilita členka spôsobená vrodenou voľnosťou kĺbového puzdra a väzov
1. Úrazy - medzi najčastejšie úrazy členka patria podvrtnutia – distorzie a to nie len pri športe ale veľmi často pri bežnej chôdzi. S týmto typom úrazu sa stretávame u športovcov či už príležitostných alebo vrcholových
2. Degeneratívne zmeny – vznikajú v dôsledku poškodenia chrupavky spojenej s chronickým zápalom ako následok preťažovania kĺbu – náchylní sú jedinci s nadváhou alebo pri nedoliečení a bagatelizovaní podvrtnutí a s tým súvisiacou nestabilitou
3. Vrodené zmeny – do tejto skupiny patria pacienti trpiaci tzv. hypermobilitou – voľnosťou kĺbu. V ich prípade je nestabilita členka spôsobená vrodenou voľnosťou kĺbového puzdra a väzov
Obr. 1 https://teachmeanatomy.info/lower-limb/joints/ankle-joint/
Poškodenie väzivového aparátu členka
Poškodenie väzov členka je jedno z najčastejších poranení postihujúce dolné končatiny. Mnohokrát sú jednak zo strany pacienta i lekára prehliadané, bagatelizované. Pokiaľ nie sú od začiatku správne diagnostikované a následne liečené môžu viesť k výrazným problémom v oblasti členka v zmysle nestability, čo sa prejavuje podvrtnutím členka pri chôdzi na nerovnom povrchu a v ťažkých štádiách i artrózou a výraznou bolestivosťou. Poškodenie väzov členka môžeme rozdeliť do troch stupňov
1. Natiahnutie väzov sa prejavuje bolesťou a postupne sa rozvíjajúcim opuchom. Bolestivosť sa môže rozvíjať i niekoľko hodín po úraze až po vzniku opuchu. U natiahnutia sa spravidla neobjavuje krvný výron – modrina, ktorá je známkou ťažšieho poranenia.
2. Za druhý stupeň môžeme považovať čiastočné pretrhnutie väzov /parciálna ruptúra/, kedy je štruktúra väzu narušená, ale väz nie je úplne pretrhnutý. Pacient pri zlom dostúpení pocíti prasknutie. P tomto stupni poškodenia dochádza aj k poškodeniu kĺbového puzdra, ktoré je pretkané cievami a prejaví sa rozvojom krvné výronu – vzniká modrina.
Po úraze je vhodné postihnutú končatinu zaladovať, stiahnút elastickou bandážou a pacienta transportovať k lekárovi, kde sa doplní RTG snímok , ktorý môže odhaliť poškodenie kosti. V liečbe je vhodné končatinu imobilizovať v sádrovej dlahe na 2-4 týždne aby došlo ku správnemu zhojeniu väzov.
3. Úplne pretrhnutie väzov/totálna ruptúra/ sa prejavu podobne ako čiastočná s tým rozdielom, že krvný výron – modrina a opuch býva výrazny a vzniká veľmi rýchlo po úraze.
Kompletné pretrhnutie väzov je závažné poranenie a malo by byť adekvátne ošetrené. Pri ošetrení je nutné doplniť RTG vyšetrenie za účelom vylúčenia poškodenia kosti. Pretrhnuté väzy by mali byť urgentne operačne zošité s následnou fixáciou, hlavne u aktívnych ľudí a športovcov, aby sme sa do budúcna vyhli nestabilite. Ak pacient s takýmto úrazom nepodstúpi operačný zákrok je nutné členok fixovať na 6 týždňov v sádre.
Obr. 2 https://iwalk-free.com/injury-resource-center/sprained-ankle/
Artroskopia členkového kĺbu
Artroskopia členkového kĺbu je miniinvazívna vyšetrovacia a liečebná operačná metóda, pri ktorej sa drobnou cca 1 cm veľkou ranou zavedie do členkového kĺbu optické vlákno /kamera/ a jej prostredníctvom sa na monitore dá prehliadnúť predná alebo zadná časť členkového kĺbu v závislosti od toho, kde má pacient problém. Ďalším vstupom sa môžu zaviesť do kĺbu špeciálne nástroje, ktorými sa dajú jednotlivé štruktúry vyšetriť a v prípade potreby aj operačne ošetriť.
Pri artroskopickom vyšetrení členkového kĺbu môžeme zhodnotiť stav chrupaviek na hornej časti členkovej kosti /talus/ a dolnej časti holennej kosti /tibie/ a na vonkajšom členku /fibula/, kde chrupavka môže byť poškodená alebo výrazne stenčená. Na členkovej kosti /tale/ môže byť defekt chrupavky alebo výrastok brániaci pohybu, čo sa prejavuje bolesťou na prednej strane členkového kĺbu. Podobne môže byť výrastok na prednej strane holennej kosti. V zadnej časti členkového kĺbu sa artroskopicky dajú odstrániť výrastky prejavujúce sa bolesťou v zadnej časti. Rovnako sa dá odfrézovať odlomená časť zadného výbežku členkovej kosti /processus posterior tali/. V členkovom kĺbe môžu byť prítomní drobné voľné telieska, ktoré vedú k blokovaniu, nemožnosti pohybu. Prostredníctvom artroskopie sa dajú odstrániť, aby nepoškodzovali chrupavku v kĺbe
Výhody:
Obrovskou výhodou artroskopie je minimálny zásah do štruktúr kĺbu, možnosť kompletného a presného prehliadnutia vnútrokĺbnych štruktúr, ich následné vyšetrenie. Po operačne rýchlejšie hojenie drobných rán v dôsledku menšieho opuchu, menšia bolestivosť. Jedna z najväčších výhod je rýchlejšia mobilizácia pacienta a s tým súvisiaci rýchlejší návrat k bežným denným aktivitám a športu.
Obr. 3 https://www.ortopediesokolov.cz/homepage/artroskopie-hlezno
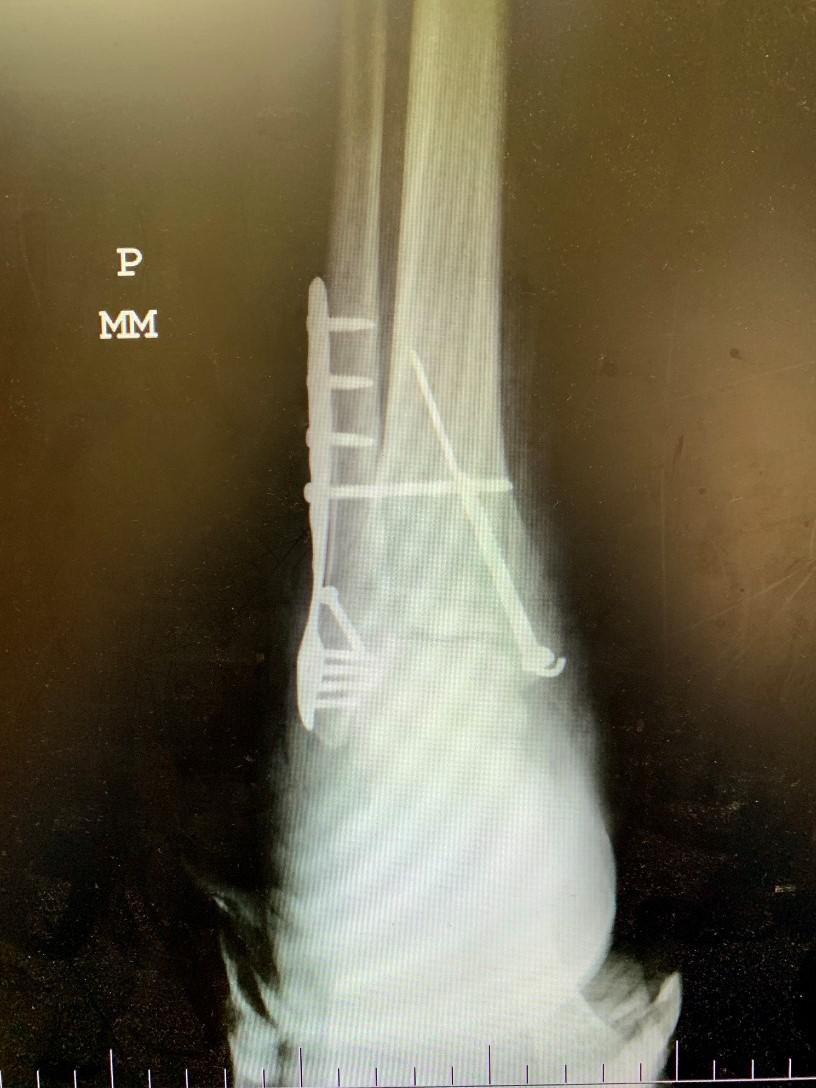
Zlomeniny členkového kĺbu /fractura tibiae distalis, fractura fibulae distalis, fractura bimalleolaris, fractura trimalleolaris/
Dolná časť predkolenia /ihlice a píšťaly/ spolu s členkovou kosťou vytvára členkový kĺb. Zlomeniny tejto oblasti patria medzi jedny z najčastejších úrazov dolnej končatiny. Vznikajú pri bežných podvrtnutiach, sú to tzv. luxačné zlomeniny. Môže pri nich dôjsť k odlomeniu len vnútorného členka /dolný koniec tibiae - píšťaly/, alebo vonkajšieho členka /dolný koniec fibuly – ihlice/ alebo oboch vonkajšieho aj vnútorného členka /fractura bimalleolaris/ alebo tzv. trimalleolarna zlomeniny, kedy je zlomenina vonkajšieho a vnútorného členka spojená zo zlomeninou zadnej hrany dolného konča tibiae – píšťaly.
Diagnostika
U luxačných zlomenín je pri prvom vyšetrení zjavná dekonfigurácia členkového kĺbu, rýchlo sa rozvíjajúci opuch a krvný výron – modrina. Pri vyšetrení a repozícii /narovnaní/ je počuteľný krepitus. Pre stanovenie diagnózy je rozhodujúce RTG vyšetrenie, ktoré môže byť doplnené aj o CT vyšetrenie vrámci predoperačného plánovania.
Liečba
Pri prvotnom ošetrení zlomenín členka je nutné ich zafixovať v čo možno najmenej dislokovanej pozícii. Väčšina zlomenín je indikovaných k operačnému riešeniu. Konzervatívne sa dajú liečiť zlomeniny bez posunu alebo len s posunom minimálnym. V tomto prípade je nevyhnutná sádrová fixácia na dobu 6 týždňov. Cieľom operačnej liečby je obnovenie dĺžky a tvaru fibuly – ihlice, rekonštrukcia syndezmózy a kĺbových plôch. Zlomeniny vonkajšieho členka fixujeme väčšinou dlahou a skrutkami. K osteosyntéze, teda ošetreniu zlomeniny vnútorného členka, využívame jednu skrutku a drôt. Ak je fragment malý možno ho fixovať pomocou ťahovej cerkláže. Zadnú hranu tibiae – píšťaly pri trimalleolárych zlomeninách fixujeme v prípade ak je úlomok väčší ako 1/3 kĺbovej plochy a je posunutý o viac ako 2mm. Pokiaľ je opuch výrazne rozvinutý môže byť sprevádzaný vznikom búl /pľuzgierov/ sú ohrozene mäkké tkanivá rovnako tak i v prípade otvorených zlomenín. Na mieste je dôsledná repozícia a naloženie vonkajšieho fixátora kým nedôjde k odozneniu opuchu a stabilizácii mäkkých tkanív. Zlomeniny v oblasti členka môžu byť komplikované poruchami hojenia a to najmä u diabetikov a fajčiarov.
U luxačných zlomenín je pri prvom vyšetrení zjavná dekonfigurácia členkového kĺbu, rýchlo sa rozvíjajúci opuch a krvný výron – modrina. Pri vyšetrení a repozícii /narovnaní/ je počuteľný krepitus. Pre stanovenie diagnózy je rozhodujúce RTG vyšetrenie, ktoré môže byť doplnené aj o CT vyšetrenie vrámci predoperačného plánovania.
Liečba
Pri prvotnom ošetrení zlomenín členka je nutné ich zafixovať v čo možno najmenej dislokovanej pozícii. Väčšina zlomenín je indikovaných k operačnému riešeniu. Konzervatívne sa dajú liečiť zlomeniny bez posunu alebo len s posunom minimálnym. V tomto prípade je nevyhnutná sádrová fixácia na dobu 6 týždňov. Cieľom operačnej liečby je obnovenie dĺžky a tvaru fibuly – ihlice, rekonštrukcia syndezmózy a kĺbových plôch. Zlomeniny vonkajšieho členka fixujeme väčšinou dlahou a skrutkami. K osteosyntéze, teda ošetreniu zlomeniny vnútorného členka, využívame jednu skrutku a drôt. Ak je fragment malý možno ho fixovať pomocou ťahovej cerkláže. Zadnú hranu tibiae – píšťaly pri trimalleolárych zlomeninách fixujeme v prípade ak je úlomok väčší ako 1/3 kĺbovej plochy a je posunutý o viac ako 2mm. Pokiaľ je opuch výrazne rozvinutý môže byť sprevádzaný vznikom búl /pľuzgierov/ sú ohrozene mäkké tkanivá rovnako tak i v prípade otvorených zlomenín. Na mieste je dôsledná repozícia a naloženie vonkajšieho fixátora kým nedôjde k odozneniu opuchu a stabilizácii mäkkých tkanív. Zlomeniny v oblasti členka môžu byť komplikované poruchami hojenia a to najmä u diabetikov a fajčiarov.
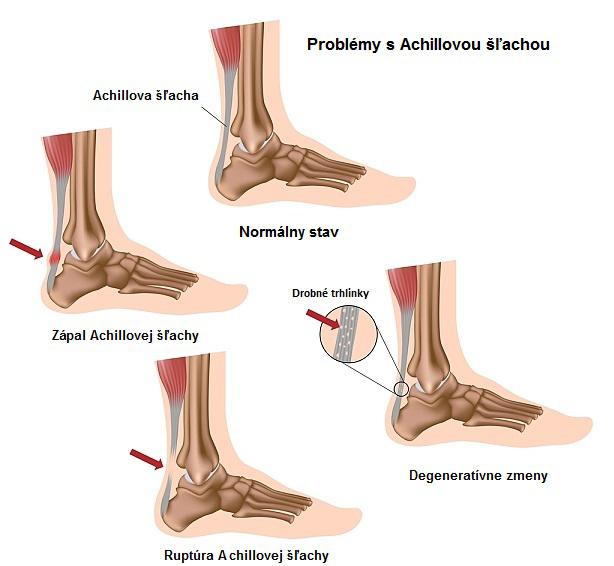
Achillova šľacha
Je dlhá šľacha , ktorá spojuje trojhlavý lýtkový sval s pätovou kosťou. Má významnú úlohu v koordinácii chôdze a behu. Lýtkový sval prechádza do šľachy približne v polovici lýtka. Achillova šľacha je najväčšia a najpevnejšia šľacha ľudského tela, no zároveň aj veľmi zraniteľná. Vplyvom opuchu, nadváhy, úrazu alebo nesprávneho štýlu chôdze môže šľacha stuhnúť čím sa výrazne obmedzí jej elasticita a ako dôsledok sa môže poškodiť ruptúrou /roztrhnutím/, zápalom a degeneráciou.
Úraz – Vplyvom extrémnych síl vznikajúcich pri náhlom pohybe dochádza k jej čiastočnému alebo úplne pretrhnutiu. Pomerne veľkú skupinu pacientov tvoria príležitostní športovci, kedy v dôsledku nedostatočného tréningu Achillova šľacha nevydrží a pretrhne sa. U prof. Športovcov sa najčastejšie stretávame s roztrhnutím u futbalistov, atlétov.
Degeneratívne zmeny - chronickým preťažovaním hlavne pri športových aktivitách vznikajú štrukturálne zmeny na základe jej nedostatočného prekrvenia. Typicky sa prejavujú pozáťažovou bolesťou a limitáciou pohybu v členkovom kĺbe. Typickou skupinou pacientov sú dlhoročný športovci, ktorí v priebehu kariéry utrpeli veľké množstvo drobných úrazov, ktorých sprievodným prejavom sú výrastky v oblasti úponu Achillovej šľachy, zápal burzy a s tým súvisiaca bolesť.
Obr. 4 https://sk.medlicker.com/655-zapal-achillovej-sachy-priciny-priznaky-diagnostika-a-liecba
Ruptúra/roztrhnutie/ achillovej šľachy
Príznaky roztrhnutia Achillovej šľachy:
- Náhla prudká bolesť sprevádzaná typickým zvukovým fenoménom prasknutia
- Poúrazový opuch a hematóm
- Hmatný defekt v priebehu šľachy
- Pacient sa po pretrhnutí nevie postaviť na špičky
Príčina
V dôsledku opakovaného preťažovania , zápalom, opuchom a s pribúdajúcim vekom šľacha stráca elasticitu a spolu s množením jazvovitého tkaniva po drobných poraneniach je omnoho náchylnejšie na poškodenie.
Diagnostika a liečba
Základom diagnostiky je klinické vyšetrenie stavu pacienta doplnené o zobrazovanie metódy – ultrazvukové vyšetrenie /sonografické/ eventuálne vyšetrenie magnetickou rezonanciou.
Pretrhnutie Achillovej šľachy sa lieči operačne – suturou /zošitím/ a následnou imobilizáciou v ortéze alebo v sádrovej dlahe.
Exostóza Haglundova (exostosis Haglundi)
Hagludova exostóza je výrastok na zadnej strane pätovej kosti v mieste pred úponom Achillovej šľachy. Pri pohybe v členkovom kĺbe môže tento výrastok dráždiť tzv. retrokalkaneárnu burzu, ktorá sa nachádza medzi výrastkom a Achillovou šľachou. Ak ku dráždeniu burzy nedochádza pacienti nemajú žiadne obtiaže. Niekedy môže dôjsť k tvorbe výraznej pätovej ostrohy v mieste úponu Achillovej šľachy, najčastejšie vzniká dráždením v tesnej obuvi.
Príznaky
Hlavným príznakom je bolesť v oblasti pätovej kosti pri úpone Achillovej šľachy. Bolesti spočiatku nie sú trvalé, ale môžu sa postupne zo záťažou stupňovať. K zhoršeniu bolestí môže dôjsť v pevných a úzkych topánkach, ktoré tlačia na úpon Achillovej šľachy. K diagnostike Haglundovej exostózy je potrebný RTG snímok pätovej kosti, kde je výrastok rozoznať. Nález sa môže zhoršovať aj klinicky – zvýraznenie bolestí, opuchu a začervenanie v mieste dráždenie i rontgenologicky – zväčšovanie výrastku.
Terapia
Liečba Haglungovej exostrózy je spočiatku konzervatívna spočíva v úprave obuvi, užívaní protizápalových liekov, do úvahy prichádza aj rehabilitácia s aplikáciou elektroliečby, magnetoterapie a ultrazvuku. Ďalšie možnosti konzervatívnej liečby sú aplikácia rázovej vlny, laseru alebo lokálna RTG terapia. Obstrek bolestivého miesta kortikoidom sa neodporučuje pretože môže viesť k roztrhnutia Achillovej šľachy. Ak konzervatívna liečba nie je dostatočná do úvahy pripadá operačné riešenie, kedy sa odstraňuje výrastok na hrbole pätovej kosti a väčšinou aj zápalovo zmenený tiahový váčok – retrokalkaneárna burza. Podľa rozsahu výkonu potom môže nasledovať sádrová fixácia na dobu 3-6 týždňov.
Príznaky
Hlavným príznakom je bolesť v oblasti pätovej kosti pri úpone Achillovej šľachy. Bolesti spočiatku nie sú trvalé, ale môžu sa postupne zo záťažou stupňovať. K zhoršeniu bolestí môže dôjsť v pevných a úzkych topánkach, ktoré tlačia na úpon Achillovej šľachy. K diagnostike Haglundovej exostózy je potrebný RTG snímok pätovej kosti, kde je výrastok rozoznať. Nález sa môže zhoršovať aj klinicky – zvýraznenie bolestí, opuchu a začervenanie v mieste dráždenie i rontgenologicky – zväčšovanie výrastku.
Terapia
Liečba Haglungovej exostrózy je spočiatku konzervatívna spočíva v úprave obuvi, užívaní protizápalových liekov, do úvahy prichádza aj rehabilitácia s aplikáciou elektroliečby, magnetoterapie a ultrazvuku. Ďalšie možnosti konzervatívnej liečby sú aplikácia rázovej vlny, laseru alebo lokálna RTG terapia. Obstrek bolestivého miesta kortikoidom sa neodporučuje pretože môže viesť k roztrhnutia Achillovej šľachy. Ak konzervatívna liečba nie je dostatočná do úvahy pripadá operačné riešenie, kedy sa odstraňuje výrastok na hrbole pätovej kosti a väčšinou aj zápalovo zmenený tiahový váčok – retrokalkaneárna burza. Podľa rozsahu výkonu potom môže nasledovať sádrová fixácia na dobu 3-6 týždňov.
Obr. 5 https://www.zdravie.sk/galeria/126-2/clanok-56097/poskodenie-achillovej-slachy/achillova-slacha
Calcar calcanei – ostroha pätovej kosti
Bolesti päty v oblasti šľapy najčastejšie vznikajú pri preťažovaní nohy, nadváhou alebo nosení nevhodnej obuvi. Príčinou je zápal spoločného úponu krátkych svalov nohy, teda väzivového pruhu – plantárnej aponeurózy na pätovej kosti. Chronickým dráždením kosti zápalom následne vzniká ostroha pätovej kosti.
Najčastejším príznakom ostrohy je tzv. štartovacia bolesť päty ráno alebo po dlhšom odpočinku, ktorá postupne pri záťaži v priebehu dňa narastá a ďalej sa zhoršuje pri statí či chôdzi naboso. K určeniu diagnózy je okrem klinického vyšetrenia dôležitý bočný RTG snímok pätovej kosti.Liečba
Konzervatívna liečba spočíva v obmedzení preťažovania nohy , nosení vhodnej pohodlnej obuvi a podpätenkách. Ďalej sa užívajú protizápalové lieky, lieky od bolesti, rehabilitácia, z fyzikálnych metód rázová vlna, lokálna RTG terapia. Pri neúspechu konzervatívnej liečby a trvaní obtiaží pacienta dlhšie ako 3-6 mesiacov je možná endoskopická operácia, pri ktorých sa vykonáva prerušenie spoločného väzivového začiatku drobných svalov nohy – plantárnej aponeurózy a odfrézovanie prominujúceho kostného výbežku. Pooperačne sa odporúča odľahčovanie končatiny po dobu 3-6 týždňov.
Spektrum operačných výkonov by sme mohli rozdeliť na dve veľké skupiny:
1. Endoskopické /artroskopické/ operácie – výhodou je malá operačná rana, rýchlejšie hojenie a rehabilitácia, menšie poškodenie zdravých tkanív, menšia pooperačná bolesť, menšie riziko infekcie a hlavne omnoho kratší pobyt pacienta v nemocnici spravidla ide o výklony jednodňovej chirurgie artroskopia horného a dolného členkového kĺbu - ošetrenie chrupaviek, odstránenie voľných teliesok, ošetrenie impingement syndrómu a synovialitídy vrámci chronického zápalu a nestability, endoskopické ošetrenie ostrohy pätovej kosti /calcar calcanei/
2. Otvorené operačné výkony
- Ošetrenie väzivového aparátu - revízia väzov a ich primárne zošitie, náhrada väzov pri chronickej nestabilite /alogenný materiál/
- Ošetrenie zlomenín – vonkajšieho, vnútorného členka, členkovej kosti, pätovej kosti
- Ošetrenie achillovej šľachy - primárna sutura, plastika autolognym štepom
- Ošetrenie poškodených/spotrebovaných chrupaviek – dézy, totálna endoprotéza kĺbu
- Osteotomie v oblasti pätovej kosti – Haglundova exostóza
Obr. 6 https://www.integrativehealthcare.org/mt/heel-spur-massage-therapy/